Кандидозный кольпит (вагинит) – это воспалительное заболевание шейки матки, развитие которого провоцируют дрожжеподобные грибки рода Candida. Хотя они являются составляющей нормальной микрофлоры здоровой слизистой, при определенных неблагоприятных эндогенных и экзогенных условиях способствуют формированию патологии и неприятных симптомов. В народе болезнь именуют молочницей.
Кандидозный кольпит может развиться как у женщин, так и у мужчин. Но у слабой половины человечества заболевание встречается чаще, особенно в репродуктивном возрасте. Если верить статистике с этой патологией в течение всей жизни сталкивается до 90% женщин.
Этиология и патогенез кандидозного кольпита
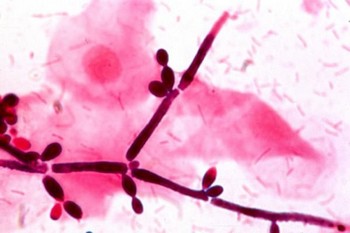 Независимо от множества проведенных исследований пути и способы инфицирования возбудителем при кандидозном вагините точно не выявлены. Мнения врачей расходятся. Грибы Candida могут проникать в половые пути из кишечника, при сексуальном контакте, через бытовые предметы. Специалисты отмечают, что при рецидивирующей молочнице постоянным местом скопления грибов и источником заражения у мужчин и женщин является желудочно-кишечный тракт.
Независимо от множества проведенных исследований пути и способы инфицирования возбудителем при кандидозном вагините точно не выявлены. Мнения врачей расходятся. Грибы Candida могут проникать в половые пути из кишечника, при сексуальном контакте, через бытовые предметы. Специалисты отмечают, что при рецидивирующей молочнице постоянным местом скопления грибов и источником заражения у мужчин и женщин является желудочно-кишечный тракт.
Как правило, кандидозный кольпит развивается эндогенно в результате нарушения иммунной защиты и обменных расстройств. Половой путь передачи, независимо от распространенного мнения, считается наиболее сомнительным, хотя полностью не исключается.
Для развития заболевания необходимо проникновение грибов на слизистую, их колонизация и инвазия в эпителий влагалища и шейки матки. Обычно поражаются лишь верхние слои тканей. Проникая глубже, возбудитель может сохраняться десятки лет, приводя к частому обострению заболевания.
Прием антибиотиков способствует не только подавлению Candida, но и угнетают деятельность лактобацилл. Что в свою очередь приводит к повышению рН и нарушению самоочищения влагалища. К тому же грибки могут применять антибиотики в качестве источников питания, что только способствует их размножению. Нарушению рН баланса во влагалище также способствует прием гормональных средств и беременность.
Предрасполагающие факторы кандидозного кольпита
 Нарушить естественный баланс микрофлоры влагалища и спровоцировать развитие кандидозного кольпита могут некоторые сопутствующие факторы:
Нарушить естественный баланс микрофлоры влагалища и спровоцировать развитие кандидозного кольпита могут некоторые сопутствующие факторы:
- тяжелые общие состояния (ХПН, злокачественные новообразования, острые отравления, диарейный синдром, травмы);
- эндокринопатии (ожирение, сахарный диабет, гипотиреоз);
- бесконтрольный или продолжительный прием некоторых медикаментов: антиметаболиты, антибиотики, цитостатики, оральные контрацептивы, глюкокортикоиды;
- нарушение работы иммунной системы;
- несоблюдение правил личной гигиены;
- травматизация половых органов, продолжительное ношение ВМС;
- вредные привычки (курение, алкозависимость);
- частая смена сексуальных партнеров;
- использование ежедневных прокладок и ароматизированных гигиенических средств;
- гиповитаминоз, истощение, голодание;
- лучевая и химиотерапия;
- ношение тесного синтетического белья;
- аллергические болезни;
- хронические воспаления ЖКТ или половых путей.
Симптомы кандидозного кольпита
По характеру течения заболевания различают острый (свежий) и хронический кандидозный вагинит. Причем второй тип делится на персистирующий (симптомы, меняя интенсивность, сохраняются постоянно) и рецидивирующий (признаки заболевания возникают только во время обострений). Для хронического течения свойственны болезненные ощущения при половых контактах, месячных и в некоторых случаях при ходьбе. Если не будет проводиться необходимое лечение, грибок может перейти на внутренние половые органы, что вызывает тяжелые осложнения, например, бесплодие.
Основные симптомы кандидозного кольпита:
Бели (лейкорея) – выделения творожистые, густые или хлопьевидные, имеют белый цвет, нерезкий, кисловатый запах. Иногда бывают водянистыми, с вкраплениями в виде крошек. Этот симптом сопровождается гиперемией и сухостью слизистых.
Жжение и зуд – изматывающие, постоянные, усиливающиеся в вечернее время или после долгой ходьбы. В районе наружных половых органов обычно отмечаются расчесы. Сами проявления зачастую вызывают неврозы и бессонницу. Сильный зуд и жжение могут препятствовать нормальному половому контакту и мочеиспусканию, вызывать задержку мочи. Эти же симптомы появляются в области ануса.
Высыпания в месте грибкового воспаления – образуются везикулы, отдельные пустулезные элементы, развивается мацерация кожи. При хронической молочнице на слизистых и коже преобладают вторичные элементы в виде лихенизации, инфильтрации и атрофии.
Отдельно выделяют осложненный кандидозный вагинит. Этот вид заболевания плохо поддается лечению и к нему относят нетипичную этиологию, хронические формы, выраженную клинику на фоне тяжелых нарушений в организме.
Симптомы течения кандидозного кольпита у мужчин и женщин имеют некоторую схожесть. Только у сильной половины человечества заболевание проходит менее выражено и проявляется:
- болезненностью при мочеиспускании и сексуальном контакте;
- поражением половых органов;
- жжением, дискомфортом, зудом;
- гиперемией и отеком в районе головки полового члена;
- творожистыми белыми выделениями из уретры.
Если не лечить кандидозный кольпит во время беременности, то может произойти инфицирование плода и разрывы влагалища при родах. Также Candida может способствовать развитию заболеваний мочевого пузыря.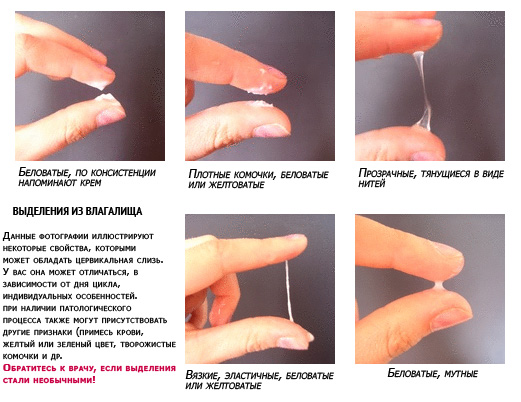
Диагностика и лечение кандидозного кольпита
Для того чтобы точно диагностировать кандидозный кольпит врач обязательно выполняет осмотр женщины или мужчины и берет мазок. Часто этого бывает достаточно. Иногда необходимо проведение УЗИ, кольпоскопии, соскоба клеточного материала с шейки матки и цитограммы. При хроническом течении необходим глубокий бактериологический анализ с посевом мазка и выращиванием бактерий.
Очень часто вылечить кандидозный кольпит не удается за счет точно, что проводится лишь воздействие на грибок, а не на причину заболевания (гормональные расстройства и т. д.). Поэтому для эффективного лечения необходимо совместно с антимикотической терапией проводить коррекцию состояний, способствующих размножению Candida.
Обычно при неосложненном течении молочницы избавиться от неприятных симптомов несложно. Зачастую достаточного местного лечения. В других же случаях необходима комплексная, продолжительная (до 2 недель), подобранная с учетом результатов диагностики, терапия. На период лечения рекомендуется отказаться от половых контактов и применять термообработку нижнего белья.
При кандидозном кольпите обычно назначают таблетированные (пероральные) средства, содержащие флуконазол, натамицин, кетоконазол, тербинафин, интроконазол и бутоконазол. Или препараты для местного использования (свечи, кремы, вагинальные таблетки, гели, мази), включающие в состав эконазол, оксиконазол, клотримазол, миконазол, нафтифин, бифоназол и изоконазол.
Параллельно с основным лечением врач может назначить спринцевания и физиотерапевтические процедуры. Мужчинам и женщинам необходимо повышать иммунитет и укреплять сопротивление организма. Для этого используют витаминные комплексы, иммуномодуляторы.
Во время лечения необходимо восстановить баланс микрофлоры влагалища. Все медикаменты подбирает строго врач с учетом индивидуальных особенностей течения заболевания и организма мужчины или женщины.
При беременности для лечения кандидозного кольпита используют лекарственные средства безопасные для плода. К таким препаратам относятся гексикон, ливарол, пимафуцин и бетадин.
Профилактика кандидозного кольпита
 Чтобы снизить вероятность развития кандидозного кольпита следует тщательно следить за своим здоровьем:
Чтобы снизить вероятность развития кандидозного кольпита следует тщательно следить за своим здоровьем:
- вовремя лечить возникшие воспаления мочеполовой системы;
- во время сексуальных контактов мужчина должен пользоваться презервативом;
- соблюдать личную гигиену;
- отказаться от спринцевания (без назначения специалиста);
- носить нижнее белье из натуральных тканей;
- не использовать цветную туалетную бумагу и ароматизированные гигиенические средства;
- женщинам 1-2 раза в год посещать гинеколога, а мужчинам уролога или андролога;
- выполнять рекомендации врача по лечению различных заболеваний (аллергия, гипотиреоз и др.);
- не курить, не злоупотреблять спиртными напитками;
- правильно и полноценно питаться;
- не принимать какие-либо лекарства без назначения врача.
