Постконтактная профилактика инфицирования ВИЧ при профессиональных контактах.
Контакты, связанные с риском инфицирования ВИЧ:
- Повреждение кожи (укол иглой или порез острым инструментом). При контакте с ВИЧ-инфицированной кровью (при уколе или порезе) риск заражения в среднем составляет около 0,3% .
- Попадание биологических жидкостей на слизистые оболочки или поврежденную кожу. Заболевания кожи и слизистых также повышают риск заражения ВИЧ при попадании на них инфицированного материала. Риск инфицирования при попадании ВИЧ-инфицированной крови на неповрежденные слизистые составляет примерно 0,09%.
Под профессиональным контактом понимают любой прямой контакт слизистых, подкожный или внутривенный контакт с потенциально инфицированными биологическими жидкостями, при исполнении профессиональных обязанностей (т.е. работников сферы здравоохранения и санитарии, лиц, обеспечивающих общественную безопасность и сотрудников лабораторных учреждений).
Постконтактная профилактика (ПКП) – представляет короткий курс антиретровирусных препаратов с целью снижения риска ВИЧ – инфекции после возможного инфицирования (произошедшего при исполнении служебных обязанностей или других обстоятельствах).
Показания для ПКП (согласно протоколам ВОЗ для стран СНГ по представлению помощи и лечения при ВИЧ- инфекции и СПИДе):
- Повреждение кожи острым предметом, загрязненным кровью, жидкостью с видимой примесью крови или другим потенциально инфицированным материалом, или иглой из вены больного.
- Укушенная рана, если укус сделал ВИЧ-инфицированным с заметным источником кровотечения во рту.
- Попадание крови, жидкости с видимой примесью крови или другого потенциально инфицированного материала на слизистые оболочки (рот, нос, глаза).
- Попадание крови, жидкости с видимой примесью крови или другого потенциально инфицированного материала на поврежденную кожу (например, при наличии дерматита, участков обветренной кожи, потертостей или открытой раны).
Проведение ПКП (согласно приказу МЗ РБ от 04.08.1997г. № 201 «Об изменении организации работы по ВИЧ-инфекции в ЛПУ республики»):
«…проводится при попадании большого количества крови или биологической жидкости на раневую поверхность или слизистые и состоит в приеме ретровира (зидовудина, азидотимидина – АЗТ) или его аналогов в дозе 200 мг каждые четыре часа в течение 3 дней, затем 200 мг каждые шесть часов в течение 25 дней.
Начинать профилактический прием АЗТ следует начать в течение 24 часов после аварии, предпочтительно через 1-2 часа, не дожидаясь обследования пациента, который может быть источником заражения. При отрицательном результате обследование пациента, химиопрофилактика прекращается. Перед началом АЗТ следует взять сыворотку для проверки на серонегативность. Сотруднику на период наблюдения запрещается сдача донорской крови (тканей, органов), женщинам рекомендуется избегать беременности».
Алгоритм оценки степени риска инфицирования ВИЧ
(CDC Antiretroviral postexposure prophylaxis after sexual, injection drug use, or other nonoccupational exposure to HIV in the United States):
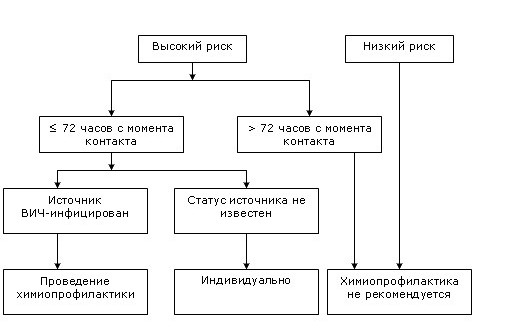
Высокий риск инфицирования:
Контакт слизистой влагалища, прямой кишки, глаза, полости рта и других слизистых, повреждённой кожи или подкожный контакт с кровью, спермой, секретом влагалища и прямой кишки, грудным молоком или другими биологическими жидкостями, контаминированными видимыми включениями крови, если известно, что источник ВИЧ-инфицирован.
Низкий риск инфицирования:
Контакт слизистой влагалища, прямой кишки, глаза, полости рта и других слизистых, повреждённой кожи или подкожный контакт с мочой, секретом слизистой полости носа, слюной, потом или слезами, не контаминированными видимыми включениями крови, при подозрении или если известно, что источник ВИЧ-инфицирован.
Профилактика передачи ВИЧ от матери ребенку (ПМР).
Частота ПМР составляет 20-40% при естественном течении инфекции. При использовании современных схем профилактики частота ПМР составляет менее 2%. В рамках программы профилактики ВИЧ/СПИДа в Беларуси поставлена задача снижения частоты вертикальной передачи ВИЧ до 2% и менее к 2010 году.
Схемы профилактики ПМР включают в себя компоненты:
| во время беременности |
|
| в родах |
|
| у новорожденного |
|
Медикаментозная профилактика у ВИЧ-позитивных беременных является основным мероприятием ПМР и имеет целью подавление репликации ВИЧ в организме женщины. При оптимальном подавлении репликации ВИЧ вирусная нагрузка у беременной в крови минимальна, что и обусловливает резкое снижение риска передачи ВИЧ ребенку, а также резкое снижение риска передачи ВИЧ при профессиональном контакте во время проведения акушером планового кесарева сечения.
Необходимая длительность медикаментозной профилактики для достижения оптимального подавления репликации ВИЧ – не менее 1-2 месяцев, поэтому рутинно рекомендуемый срок начала медикаментозной профилактики у беременной – с 28 недель гестации.
Необходимая эффективность медикаментозной профилактики достигается только при высокой приверженности беременной к приему препаратов (не более 5% пропущенных приемов от их общего числа). Беременную следует консультировать по приверженности к приему препаратов, как перед назначением медикаментозной профилактики, так и во время ее проведения при каждом визите к врачу.
Рекомендации:
А. ВИЧ-инфицированные беременные, при обследовании которых определено, что они не нуждаются в АРТ (1-2 клинические категории по классификации ВОЗ 2006 г. и СD4 >350 клеток/мкл)
А.1. При ВН <10 000 копий в мл и если женщина ранее не получала зидовудин:
- зидовудин 300 мг + ламивудин 150 мг внутрь 2 раза в сутки;
- или зидовудин 300 мг внутрь 2 раза в сутки.
При анемии вместо зидовудина — абакавир 300 мг внутрь 2 раза в сутки.
Сроки проведения: с 28 недель беременности (для беременных, впервые обследованных в более позднем гестационном сроке – с момента установления диагноза ВИЧ-инфекции) до родов и в родах; сразу после родов препараты/ препарат отменяются.
А.2. При ВН >10 000 копий в мл, или если нет возможности определить ВН на фоне беременности, или если женщина ранее получала зидовудин
Схема: зидовудин 300 мг + ламивудин 150 мг + ингибитор протеазы внутрь 2 раза в сутки.
Сроки проведения: с 28 недель беременности (для беременных, впервые обследованных в более позднем гестационном сроке – с момента установления диагноза ВИЧ-инфекции) до родов и в родах, сразу после родов все три препарата одновременно отменяются.
В. ВИЧ-инфицированные беременные, при обследовании которых определено, что они нуждаются или могут нуждаться в АРТ (3-4 клинические категории по классификации ВОЗ 2006 г. или СD4 <350 клеток/мкл).
В.1. При СD4 <200 клеток/мкл:
Схема: зидовудин 300 мг + ламивудин 150 мг + невирапин 200 мг внутрь 2 раза в сутки. При анемии вместо зидовудина — абакавир 300 мг внутрь 2 раза в сутки. Начать прием невирапина с 200 мг 1 раз в сутки, через 2 недели перейти на 200 мг 2 раза в сутки. Измерять активность печеночных ферментов до начала лечения, через 2 и 4 недели после начала лечения и затем один раз в 4 недели.
Сроки проведения: с момента обследования и формулировки показаний к лечению до родов и в родах, после родов продолжать лечение по той же схеме.
В.2. При СD4 200-350 клеток/мкл:
Схема: зидовудин 300 мг + ламивудин 150 мг + ингибитор протеазы внутрь 2 раза в сутки. При анемии вместо зидовудина — абакавир 300 мг внутрь 2 раза в сутки.
Сроки проведения: с момента обследования и формулировки показаний к лечению до родов и в родах, после родов решение о продолжении АРТ принимается инфекционистом после повторной оценки клинических и иммунологических (СD4) данных.
С. ВИЧ-инфицированные беременные, которые начали получать АРТ еще до наступления беременности.
Продолжать текущую схему, если она не содержит ифавиренц или комбинацию ставудина и диданозина.
Если схема содержит ифавиренц: заменить ифавиренц на ингибитор протеазы или на абакавир; при СD4 <250 клеток/мкл возможно заменить ифавиренц на невирапин; продолжать лечение по этой схеме во время беременности, родов и после родов в дальнейшем.
Если беременная впервые наблюдается в сроке 8 недель и позже – то решение о замене ифавиренца следует принимать индивидуально с учетом того, что нервная трубка уже сформирована, а отмена препарата может вызвать повышение вирусной нагрузки. Прием беременной ифавиренца в первые 8 недель беременности не является показанием к прерыванию беременности.
Если схема содержит комбинацию ставудина и диданозина: заменить ставудин на зидовудин 300 мг внутрь 2 раза в сутки или абакавир 300 мг внутрь 2 раза в сутки; продолжать лечение по этой схеме во время беременности, родов и после родов в дальнейшем.
D. Беременные, которые впервые обращаются за помощью к моменту родов: ВИЧ-инфицированные или с неизвестным ВИЧ-статусом (когда нет возможности провести экспресс-тест на ВИЧ).
В процессе родов:
- зидовудин 300 мг внутрь каждые 3 ч до рождения ребенка + ламивудин 150 мг внутрь в начале родов и затем каждые 12 ч до рождения ребенка + невирапин 200 мг внутрь однократно в начале родов;
- невирапин 200 мг внутрь однократно с началом родовой деятельности или за 4-6 часов до проведения родоразрешения методом кесарева сечения.
После родов: зидовудин 300 мг + ламивудин 150 мг внутрь 2 раза в сутки в течение 7 суток (чтобы предупредить риск развития резистентности к препаратам класса ННИОТ).
Медикаментозная профилактика у новорожденных
А. Новорожденные от матерей, которые во время беременности и родов получали медикаментозную профилактику, не включающую невирапин (зидовудин или зидовудин + ламивудин или зидовудин + ламивудин + ингибитор протеазы).
Схемы:
- зидовудин (сироп) 4 мг/кг внутрь 2 раза в сутки; или
- зидовудин (сироп) 4 мг/кг + ламивудин (раствор) 2 мг/кг внутрь 2 раза в сутки.
Сроки проведения: начать прием препаратов следует в первые 8 часов после рождения, длительность приема – в течение 4-6 недель.
В. Новорожденные от матерей, которые во время родов получали экстренную медикаментозную профилактику невирапином.
Схемы и сроки проведения:
- [зидовудин (сироп) 4 мг/кг + ламивудин (раствор) 2 мг/кг внутрь 2 раза в сутки] в течение 4-6 недель + невирапин (раствор) 2 мг/кг внутрь однократно; начать прием препаратов следует в течение 48-72 часов после рождения; или
- невирапин (раствор) 2 мг/кг внутрь однократно между 48 и 72 часам жизни; или
- невирапин (раствор) 2 мг/кг внутрь двукратно: первую дозу – сразу после рождения, вторую – через 72 часа.
Имеет место поступление беременной (контакт по ВИЧ, серонегативна)на роды. Должен ли акушер-гинеколог провести АР-профилактику во время родов?
Представленные рекомендации актуальны для ДоКонтактной профилактики? Или подойдет приём более щадящих препаратов? Каких, и в каких дозах, например?